病気を診断し医療に貢献する病理診断科
内科医や外科医は有名ですが、「病理医」をご存知の方は少ないと思います。病理医は「病気が良性であるのか?悪性であるのか?」などを判定する「病理診断」の医師です。日本専門医機構(および日本病理学会)が認定する病理専門医のうち、実際に働いているのは2,000人強と言われており、全国的に不足しています。常勤病理医のいない病院が多いのですが、当科には幸い2名の病理専門医が常勤しており、ともに細胞診専門医、分子病理専門医の資格も有しています。チームとして働く臨床検査技師の技量も高く、主治医から求められるレベルの診断を迅速に報告することが出来ています。
診断までの流れ
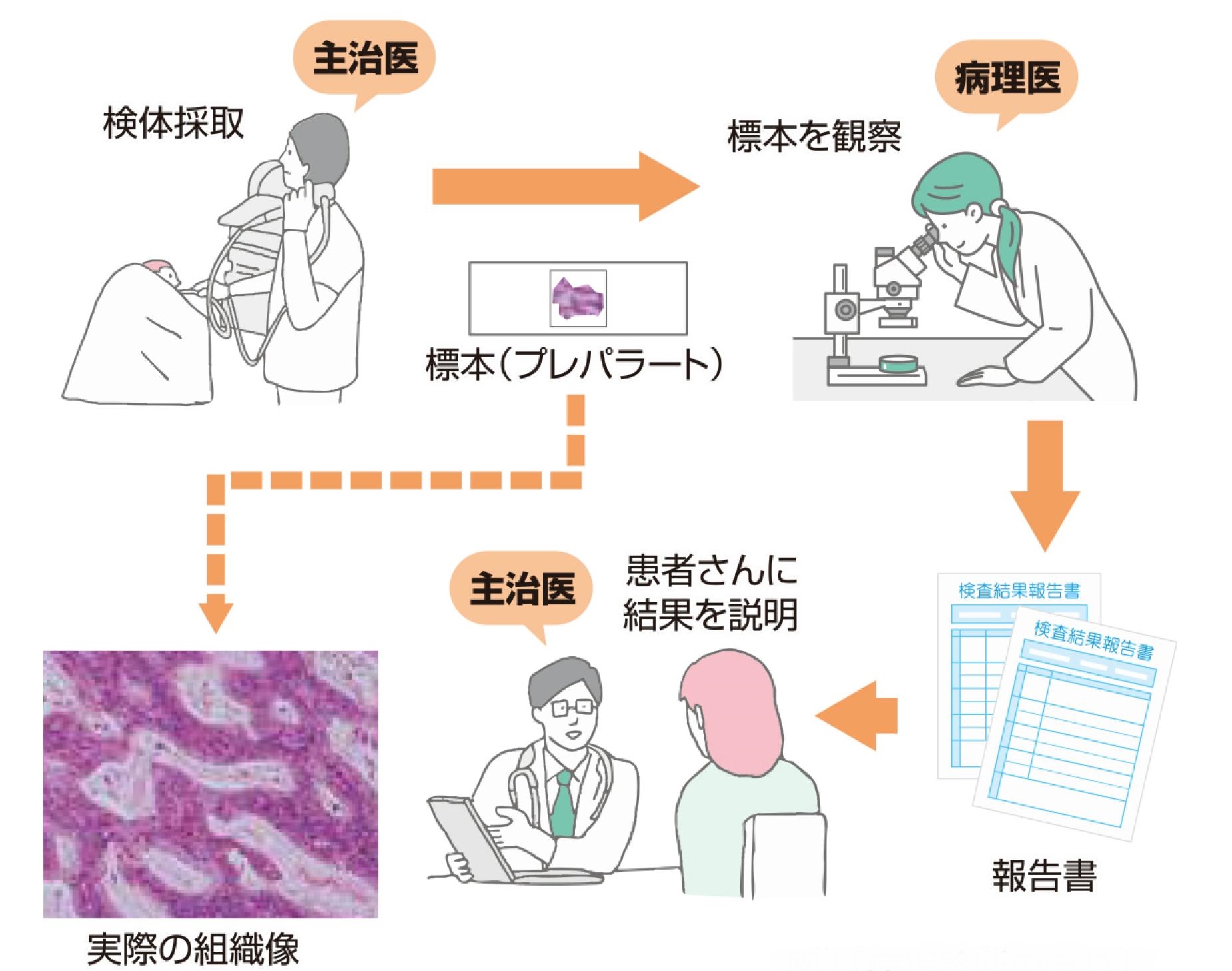
図1.病理診断の流れ
患者さんから採取された検体を用いて技師が標本(プレパラート)を作製します。この標本を病理医が顕微鏡で観察し診断します(図1)が、その対象は多岐に渡り、細胞診断、組織診断、病理解剖に大きく分けられます。
細胞診断
対象となるのは、子宮頸部をこすり取って得られた検体、乳房に細い針を刺して吸引して取られた検体、痰、尿などです。これらを用いて子宮頸がん、乳がん、肺がん、膀胱がんの細胞が含まれているか否かを判断します。その際、細胞検査士の資格を有する臨床検査技師と病理医(細胞診専門医)が議論しながら、複数のスタッフで診断します。
組織診断
対象は生検検体と手術検体に大きく分けられます。胃がんを例にとると、前者は胃カメラで採取された直径2mm大の組織、後者は手術で切除された胃が挙げられます。これらの検体から臨床検査技師が作製した標本を病理医が観察し、正常の組織(細胞)との違いを比較して、診断します。その際、通常のHE染色だけではなく、特殊染色や免疫染色という手法が用いられることがあります。さらに、DNAを標的としたFISH法を浜松医科大学に依頼し、その結果を参照して診断に至ることもあります。こうした手法を用いて、がんの種類(組織型)、深達度、リンパ節転移の有無、がんが取り切れているかなどを診断します。これらの結果は、その後の治療方針、すなわち、再手術、化学療法、放射線治療が必要であるか否かを主治医が判断する際に大きな影響を与えます。
術中迅速診断
術中迅速診断用の標本作成
手術をする際に、術中迅速診断が行われることもあります。通常は、胃カメラでがんの広がりを観察し、切除する範囲を決定しますが、肉眼では分からない、顕微鏡レベルでがん細胞が広がっている可能性もあります。そこで、手術中に外科医が必要と判断した場合には、切除された胃の切り口(がんから最も遠い切除断端)のがん細胞の有無について、病理医が判定します。断端にがん細胞が及んでいれば、体内の胃にがんが残っていることになるため、さらに大きく胃を切除し、新しい断端にがんが無いことを確認します。患者さんの負担となる手術時間を出来るだけ短くするために、通常の標本とは異なる手法で技師が迅速に標本を作製し、病理医は迅速に診断しなければなりません。
病理解剖
病気のために亡くなられた患者さんのご遺体を解剖し、全身の臓器、組織、細胞を詳しく調べます。例えば、私が経験した解剖症例では、直径数ミリ大のがんの原発巣を見つけることができました。このような微小な病変を生前の画像検査で発見することは難しく、医療従事者にとって勉強になります。そして、こうした貴重な経験は、未来の患者さんへの治療において役立ち、医学への大きな貢献となることは間違いありません。
ゲノム医療への取り組み
当院はがんゲノム医療にも注力しています。がんゲノムプロファイリグ検査には、病理組織検体が主として用いられます。その際、病理医が検体の質の評価や腫瘍細胞含有割合(検体の中にがん細胞が占める割合)を判定することが必要です。さらに、エキスパートパネル(結果について議論する会議)では、病理診断と関連した分子病理学的な判断が求められます。病理医(分子病理専門医)はこのようにがんゲノム医療においても重要な役割を担っています。
| 病理診断は、患者さん一人ひとりに最適な医療を届けるための「出発点」であり、医療の根幹を縁の下から支えています。私たち病理診断科は、今後も正確で迅速な診断を通じて、地域医療に貢献してまいります。 |
鈴木 潮人
病理診断科部長
病理診断センター長
病理診断センター長



